CANETAS EMAGRECEDORAS NO TRATAMENTO DA OBESIDADE
O QUE VOCÊ PRECISA SABER ANTES DE USAR?
As medicações injetáveis para emagrecimento, como a semaglutida e a tirzepatida, ganharam enorme visibilidade nos últimos anos. Embora representem um grande avanço na medicina metabólica, seu uso merece cuidado, critério e acompanhamento profissional. Neste texto, trago uma explicação clara, baseada em evidências e na minha prática clínica, sobre como essas medicações funcionam, quando são realmente indicadas e qual o papel delas no tratamento de pacientes bariátricos.
Como funcionam essas medicações
A semaglutida e a tirzepatida atuam em hormônios essenciais da regulação metabólica.
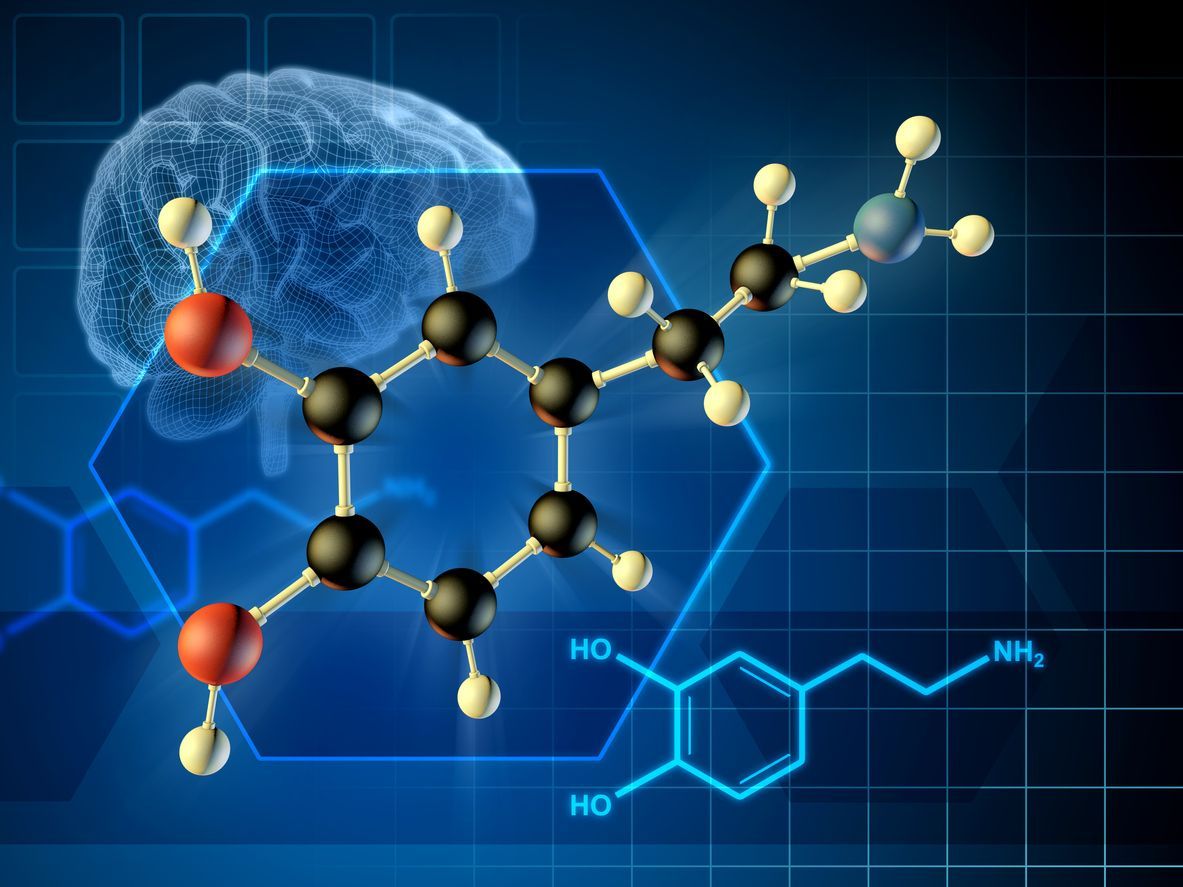
A semaglutida mimetiza o GLP-1, um hormônio intestinal que melhora a resposta à insulina, reduz o apetite e desacelera o esvaziamento gástrico. Esse efeito combinado promove menor ingestão alimentar, maior saciedade e melhora do controle glicêmico.
A tirzepatida possui ação dupla em dois hormônios: GLP-1 e GIP. O GIP está relacionado à melhora da sensibilidade à insulina e à redução do estoque de gordura corporal. A ação combinada faz com que a tirzepatida apresente resultados superiores em perda de peso, especialmente em pacientes com obesidade mais severa ou com resistência insulínica marcada.
Ambas promovem emagrecimento principalmente pela modulação do apetite, mas não atuam diretamente na queima de gordura. Por isso, necessitam estar integradas a mudanças de comportamento alimentar, sono adequado, manejo do estresse e atividade física.
Quando considerar essas medicações e como elas podem ajudar
O uso deve ser avaliado caso a caso. Há três situações principais em que considero essas medicações como parte do tratamento:
- Pré-operatório da cirurgia bariátrica
Em pacientes com IMC muito elevado, gordura visceral excessiva ou risco cirúrgico aumentado, tem por objetivo reduzir 5% a 10% do peso antes da cirurgia, gerando melhora significativamente de segurança, com melhor controle da pressão arterial, apneia do sono e esteatose hepática. Nesses casos, as medicações são um recurso seguro para preparar o corpo para o procedimento. - Pós-operatório tardio (manutenção e prevenção de reganho)
Após 18 a 24 meses da cirurgia, fase em que o paciente tende a estabilizar o peso e em casos de não atingir todo emagrecimento programado, associar analogos de GLP-1 pode ajudar po paciente a atingir a meta previamente programada.
Pacientes que não têm indicação cirúrgica, mas possuem obesidade com comorbidades
Diabetes, hipertensão, esteatose hepática e síndrome metabólica podem ser significativamente melhoradas com o uso dessas medicações, desde que acompanhado de mudanças estruturadas no estilo de vida.
É importante destacar que as medicações não substituem outras linhas de cuidado. Elas ampliam o alcance terapêutico, mas dependem necessariamente de acompanhamento médico.
Emagrecimento rápido x emagrecimento duradouro
Um dos equívocos mais comuns que observo na prática clínica é imaginar que o resultado rápido é o melhor resultado. A rapidez na perda de peso, quando não acompanhada de mudança comportamental, costuma ter três consequências negativas:
- Perda importante de massa magra
A perda de peso muito acelerada reduz não apenas gordura, mas também músculos. Isso compromete metabolismo, força e qualidade de vida. - Efeito sanfona e reganho
Sem mudança de hábitos, o organismo tende a recuperar o peso perdido quando a medicação é interrompida. - Dificuldade de manutenção a longo prazo
A manutenção depende de rotina consistente, e não apenas da medicação.
O emagrecimento duradouro envolve alimentação equilibrada, hidratação adequada, acompanhamento psicológico, reforço muscular e mudança progressiva de comportamento. A medicação pode ser uma ferramenta, mas não é a solução isolada.
Riscos e cuidados indispensáveis
O uso dessas medicações requer cuidado. Entre os pontos de atenção estão:
- Náuseas, vômitos, diarreia e mal-estar digestivo
- Riscos em pacientes que serão submetidos a sedação ou anestesia, exigindo pausas ou adaptações
- Possíveis interações medicamentosas
- Necessidade de exames prévios para avaliar doenças ocultas
- Monitoramento regular para evitar desnutrição, perda de massa muscular e complicações
O uso indiscriminado, muitas vezes orientado por pessoas sem orientação médica, coloca o paciente em risco. Esse é um dos principais motivos pelos quais reforço a importância da avaliação individualizada.
Limites, riscos e por que não existe “remédio milagroso”
O uso indiscriminado dessas medicações tem aumentado, acompanhado de desinformação e promessas irreais de perda de peso rápida. Esse cenário traz alguns riscos importantes.
Primeiro, a automedicação impede a avaliação de contraindicações. Pacientes com histórico de pancreatite, distúrbios gastrointestinais graves, alterações renais ou que fazem uso de determinados medicamentos podem ter complicações relevantes.
Segundo, o emagrecimento rápido, quando não supervisionado, aumenta o risco de perda de massa magra. Isso prejudica metabolismo, força muscular e aumenta a chance de reganho de peso posterior.
Terceiro, doses manipuladas ou fórmulas sem procedência segura oferecem riscos sérios. Instituições como o Hospital Albert Einstein, a Sociedade Brasileira de Endocrinologia e a Anvisa já alertaram para eventos adversos relacionados ao uso de semaglutida sem controle de qualidade.
Por fim, a falsa sensação de solução rápida pode levar ao abandono de pilares essenciais: alimentação equilibrada, acompanhamento psicológico e atividade física.
O papel das medicações para quem será ou já foi operado
Para pacientes bariátricos, o uso dessas medicações exige ainda mais critério.
Pré-operatório:
A redução moderada de peso melhora função respiratória, reduz infiltração gordurosa do fígado, facilita a visualização cirúrgica e diminui o risco de complicações intraoperatórias. Em obesidades severas, torna o procedimento tecnicamente mais seguro e previsível.
Pós-operatório:
Após a fase inicial de maior perda de peso, o organismo tende a buscar estabilidade metabólica. Mudanças comportamentais, lapsos alimentares ou mesmo alterações hormonais podem favorecer o reganho. Nesses casos, as medicações ajudam a restabelecer o controle da saciedade, mas só são indicadas após avaliação cuidadosa do comportamento alimentar, rotina de exercícios, estado nutricional e exames laboratoriais.
Pacientes bariátricos também precisam de acompanhamento estruturado para evitar déficits nutricionais, o que torna ainda mais necessária a presença de um especialista para ajustar dose, tempo de uso e associação com suplementos quando necessário. Como os principais efeitos colaterais são relacionados a piora do esvaziamento gástrico e o paciente bariátrico, tem o estômgo reduzido os análogos de GLP-1 tem uma tendência de maior aceitação nos pacientes já submetidos a cirurgia bariátrica.
Por isso, é essencial reforçar:
essas medicações podem ser grandes aliadas, mas nunca devem ser usadas sem orientação especializada.
Minhas recomendações como cirurgião
Quando considero o uso dessas medicações no plano terapêutico dos meus pacientes, sigo alguns princípios:
• Avaliação clínica completa, incluindo exames laboratoriais, histórico cirúrgico , medicamentos em uso, ultrassonografia para avaliar fígado e principalmente vias biliares e endoscopia digestiva para avaliar presença de alterações gástricas que contra indiquem o uso.
• Planejamento de metas realistas, com objetivo de prevenção e manutenção, não apenas perda rápida de peso.
• Acompanhamento nutricional obrigatório, focado em preservação de massa magra.
• Reforço contínuo de rotina: hidratação, exercícios, sono e manejo emocional.
• Revisão periódica da necessidade da medicação. Em alguns casos, a suspensão é o melhor caminho.
• Transparência sobre expectativas, limitações e benefícios reais.
Obesidade não é uma falha pessoal. É uma doença crônica que exige cuidado contínuo e abordagens combinadas. As medicações são ferramentas valiosas, mas precisam ser usadas com responsabilidade.
Conclusão
A semaglutida e a tirzepatida representam avanços importantes no tratamento da obesidade e no suporte ao paciente bariátrico. Porém, só trazem benefícios reais quando utilizadas com segurança e acompanhamento multidisciplinar.
Meu compromisso é oferecer aos pacientes informações claras, tratamento responsável e resultados sustentáveis — sempre baseado em ciência e cuidado individualizado.
Referências:
AGÊNCIA EINSTEIN. Entidades médicas alertam para riscos de usar semaglutida manipulada. Agência Einstein, 2024.
ANVISA. Risco do uso de agonistas GLP-1 antes de anestesia. Agência Nacional de Vigilância Sanitária, 2024.
BMJ. Safety considerations in long-term use of GLP-1 agonists. British Medical Journal, 2025.
CLEVELAND CLINIC. GLP-1 agonists: Uses and mechanism. Cleveland Clinic, 2025.
CNN BRASIL. Uso indiscriminado de Ozempic e Mounjaro preocupa médicos: saiba os riscos. CNN Brasil, 2024.
EINSTEIN. Tirzepatida: conheça as ações do medicamento contra diabetes e obesidade. Hospital Israelita Albert Einstein, 2024.
FRIAS, J. P.; et al. Tirzepatide versus Semaglutide for Weight Reduction. New England Journal of Medicine, 2025.
JORNAL DA USP. Remédio para diabetes é consumido indiscriminadamente para emagrecer. USP, 2024.
NATURE MEDICINE. Mechanisms and outcomes of tirzepatide in obesity treatment. Nature Medicine, 2023.
SAÚDE/ABRIL. Tudo sobre a tirzepatida, a nova promessa contra a obesidade. Revista Saúde, Editora Abril, 2024.
SCIENCE DAILY. Weight loss drugs show cardiovascular and renal benefits. Science Daily, 2025.
SCIELO BRASIL. Uso indiscriminado de medicamentos para emagrecimento: riscos e regulação. SciELO Brasil, 2024.
SUPPORT HEALTH. Tirzepatida (Mounjaro): guia de tratamento para médicos. Support Health, 2024.
UK HEALTH SECURITY AGENCY. GLP-1 medicines for weight loss and diabetes: what you need to know. UKHSA, 2024.
VOX. Muscle loss associated with rapid weight reduction from GLP-1 drugs. Vox, 2025.
WIRED. Variable responses to GLP-1 drugs and implications for weight regain. Wired, 2025.
WORLD HEALTH ORGANIZATION (WHO). Global guideline on GLP-1 medicines for treating obesity. WHO, 2025.
Confira outros posts: